医師の仕事
2017.03.02
ワンポイント解説!各診療科の特徴&傾向
他の医師の専門分野を読む
※本記事は『日経BPムック2017/日経メディカル「医学部進学ガイド」 』(2016年10月発売)に掲載されたものです。
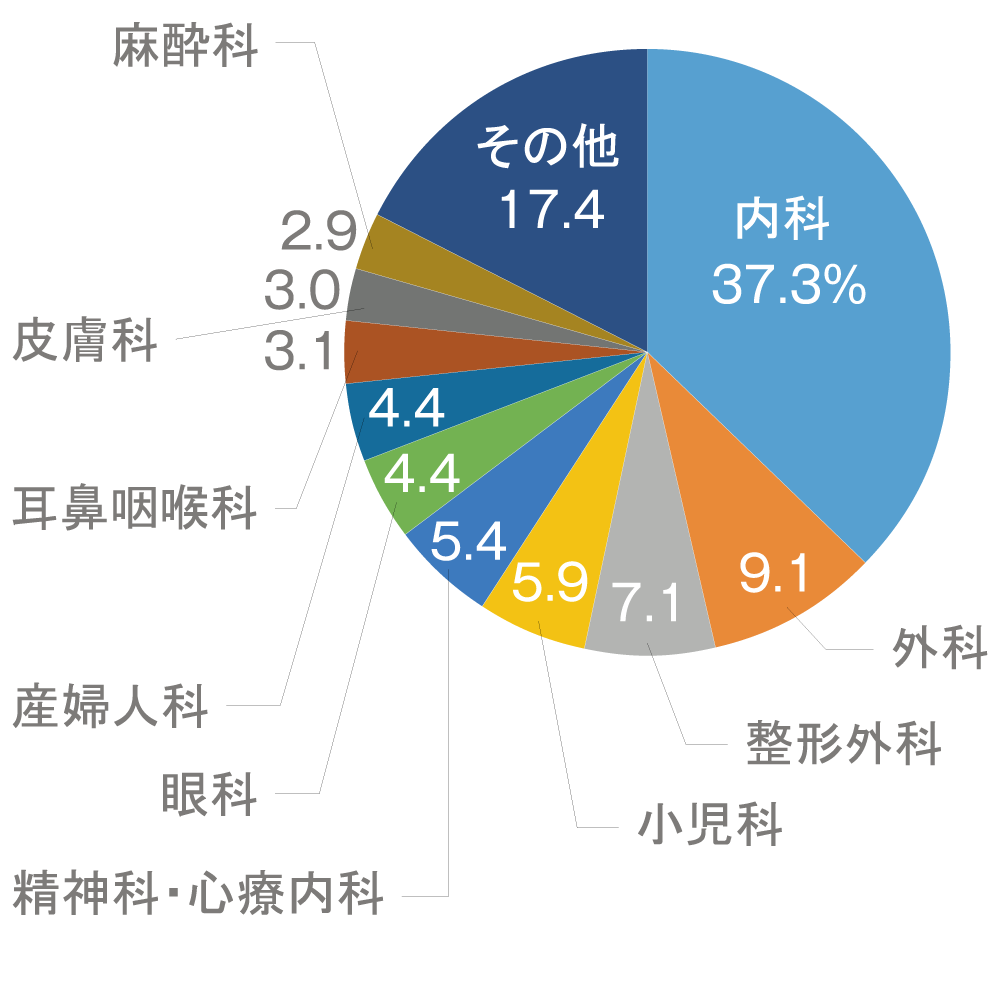 ●診療科別の医師の割合(2014年)
●診療科別の医師の割合(2014年)
どの診療科も人々の健康にとって欠かせず、その役割の重要性に差はない。ただ、診療科によって対象となる患者や診療内容が異なるゆえに、勤務実態に違いがあるのも事実。医師数の多い診療科をいくつか取り上げて、その特徴や今後の傾向について見てみよう。
まず、一般的に医学生に人気があるといわれるのが内科だ。診療する領域が広く、生活習慣病や高齢者の慢性疾患の増加など、治療機会が増えることが予想される。開業医向きでもあり、開業すれば高収入も期待できる。ちなみに開業医の年収としては産婦人科や眼科のほうが高いというデータもある。
その産婦人科は、深夜勤務の多さや高齢出産の増加による医療リスク回避の流れもあり、10年ほど前までは毎年医師数が減っていた。しかし、労働環境の改善や医療保障制度の充実により、近年は再び増加傾向にある。生殖医療は将来性のある分野でもある。
内科、外科に続いて医師の数が多いのが整形外科。高齢者が増えることで、転倒や骨粗鬆症による骨折が増えており、今後さらにニーズが高まることが予想される。生命に関わる疾患が比較的少ないことも人気の要因の1つなのかもしれない。
整形外科に続いて医師数が多いのが小児科だ。子どもが好きで、小児科の医師になりたいと医学を志す人も少なくない。比較的、開業しやすい診療科でもある。ただ、患者である子どもの治療だけでなく、母親へのアドバイスなど保護者対応に多くの時間が割かれるという声もある。
「やりがいは大きいが、過酷」というイメージが強いのが救急科だ。調査によって異なるが、他の診療科より勤務時間が長いというデータが多い。しかし、緊急事態に持てる知識と技術を駆使して生命を救う救急医を、本来の医師の姿と見る向きも少なくない。高齢化の進展で、ますます重要度が増すとの指摘もある。
そのほか、常勤医不足がいわれる麻酔科や、ストレス社会でニーズが高まる精神科なども今後は需要が増えると見られている。
初期臨床研修とは?
〜身体全体を診る臨床能力を育成〜
医師国家試験に合格すると、次のステップとして2年間の「初期臨床研修」が待っている。以前から任意の研修制度はあったが、2004年に制度化され必修となった。その背景には、2000年前後から多発していた医療事故の再発を防止し、改善につなげようという狙いがあった。
制度化によって、その中身も大きく変わった。以前の研修は、1つの診療科に所属し、その領域だけの経験を積む「ストレート方式」と呼ばれるスタイルが一般的だった。しかし、これではあまりにも若いうちから専門分野だけに凝り固まってしまい、その領域以外の診療には対応できなくなるという問題が指摘されていた。
そこで、初期臨床研修では、幅広い知識と医療技術を持った医師の養成が重視されるようになった。病気やけが、急病など、さまざまな症状を訴える患者に対して、適切な治療を施す基礎的な臨床能力の習得が求められる。具体的には、2年間の研修期間中に、内科(6カ月)、救急医療(3カ月)、地域医療(1カ月)の3つを必修診療科目として学び、さらに選択必修診療科目である外科、麻酔科、小児科、産婦人科、精神科の5つの中からいずれか2つを選ぶというもので、これを「スーパーローテート方式」と呼ぶ。多領域にわたる診療科を経験することで、疾患や臓器という観点から診るのではなく、患者を一人の人間として診察し、身体全体を診ることのできる医師を育成しようとしているのだ。
こうした改革に伴い、「臨床研修マッチング制度」も導入された。これは学生側の希望と、受け入れる病院側の希望をコンピューターでマッチさせて研修先を決めるというシステムで、医学部6年次に実施される。
かつては、卒業後はそのまま大学の医局に入るというケースが多かった。しかし、マッチング制度の導入によって、出身大学とは違う大学病院や一般病院で臨床研修を受けることが一般的になり、将来の選択肢も広がることになった。
ほかにもある医師の仕事
〜国境なき医師団、法医学者、弁護士など〜
医療が必要とされる舞台は、今や病院だけにとどまらない。老人施設などに勤務する高齢者医療専門のドクターは、これからの高齢化社会で需要が高まりそうな職業だ。もしくは、在宅医療を専門に診療し、地域の健康を支えるケースもあるだろう。
医療の力で国際貢献に奔走する「国境なき医師団」は、フランス発祥の民間非営利団体だ。シリアなどの紛争地域や、ネパール大地震などの災害被災地のほか、途上国の貧困地域などで医療援助活動を行っており、日本人医師や看護師も含めて3万8000人以上のスタッフが約70の国と地域で幅広く活躍中だ。こうした活動が認められ、1999年にはノーベル平和賞も受賞している。
ここ最近、テレビドラマなどで注目が高まりつつあるのが「法医学者」だ。裁判所に提出する証拠資料の検査や鑑定に携わり、事件・事故の真相解明へと立ち向かってゆく。民事訴訟では、DNA親子鑑定などの依頼も請け負うこともある。主な勤務先は、大学の法医学教室や研究機関となる。
また、プロのスポーツチームに所属して選手の医学的サポートに従事するスポーツドクターもいる。スポーツドクターになるための資格は、「日本医師会認定健康スポーツ医」「日本体育協会公認スポーツドクター」「日本整形外科学会認定スポーツ医(整形外科専門医のみ)」の3種類がある。
少数だが、医師免許取得後に法科大学院に入学し、弁護士へ転身する“強者”もいる。ダブルライセンスの専門性を生かして、医療訴訟などを得意分野とするほか、医療政策の立案などでも活躍することが可能だ。
「専門医」資格ってなに?
〜取得しないと昇進に不利な場合も〜
先に書いたように、初期臨床研修の目的は、医師として必要な基本的診療能力を身につけることだ。そして、その後に続く後期臨床研修(短くて3年、長い人では7年程度)では、自分の専門分野の医療技術と知識を習得していくこととなる。
この後期臨床研修の課程において、ほとんどの医師が目指すのが「専門医」の資格取得だ。専門医の資格認定は、現在のところ、日本内科学会や日本外科学会など学会が行っている。これを取得した医師は、それぞれの専門領域における十分な知識と経験を持ち合わせていると公式に認められる。必ずしも取得しなければならないわけではないが、資格の有無は病院内での昇進、他の病院への転職にも影響するようだ。
資格取得のためには、各学会が指定する施設で所定の研修を受け、論文提出や学会発表などの課題をクリアする必要がある。なお、認定については、2018年度から導入予定の新専門医制度で、第三者機関「日本専門医機構」が専門医の養成や認定を行うこととされている。
医学教育の国際標準化
〜大学医学部が直面する「2023年問題」〜
グローバルスタンダードの波は、日本の医学教育界にも押し寄せている。2023年以降、米国の医師国家試験の受験資格が変更され、世界医学教育連盟(WFME)が認定した医学部の卒業生であることが求められるようになった。つまり、米国で医師になるには、「国際基準で認証された医学部の出身者に限る」と明確に規定されたのだ。この「2023年問題」を発端に、医学教育の見直しを求める声が大きくなっている。
これまでは日本の医師免許があれば、そのまま渡米して医師国家試験を受験することが可能だった。現在、米国で医師国家試験を受験する日本人は年間約50~100人ほどで、受験者数はそれほど多くない。とはいえ、日本の医学教育が国際基準を満たしていないと判断されては、医学研究の留学にもマイナスの影響を与え、日本の医療の質の低下にもつながりかねない。すでに欧米では、医学教育の質を担保するため、第三者機関による外部評価が導入されているのが実情だ。
そこで文部科学省は2012年、「国際基準に対応した医学教育認証制度の確立」に乗り出した。それに対して、東大、千葉大、新潟大、東京医科歯科大、東京慈恵医大、東京女子医大が連携校となり、認証制度の確立に向け、さまざまな取り組みを進めている。
改革の大きな柱は、「臨床実習」の充実だ。日本の医学教育は座学が中心で、臨床実習の期間は、他国と比べて短い。そのうえ、診療を傍らで見る「見学型」が臨床実習の中心となっている。ところが諸外国では、いち早く臨床実習の重要性が認識され、医学生も医療チームの一員として参加する「診療参加型臨床実習(クリニカル・クラークシップ)」が採用されている。
臨床実習の意義とは、医師として必要な倫理観や責任感を培うために、講義や教科書からは得られない知識やノウハウを身につけることだとも言える。それは結局のところ、日本の医療の質を底上げし、国民の健康を保つことへとつながってゆく。そうした観点からも、医学部のカリキュラムが国際標準へシフトする必要性は大きい。日本の医学の“ガラパゴス化”を食い止めるため、大学側は早急な対応を迫られている。
チーム医療とは?
〜求められるリーダーシップとコミュニケーション能力〜
安心・安全な医療を求める声が高まる一方で、医療の高度化と複雑化に伴う業務の増大により、医療現場の疲弊が指摘されている。そんななか、注目されているのが「チーム医療」だ。
チーム医療の定義は明確には決まっていない。あえて言うなら、医師、看護師、薬剤師、栄養士など、すべてのメディカルスタッフが患者の病状に応じてチームを組み、それぞれの専門性を重ね合わせて、より高いレベルの医療サービスを提供する体制だろう。その第一の目的は、患者の心身を総合的にケアし、QOL(クオリティオブライフ=生命、生活の質)を高めることにある。より良い治療のためには、患者本人やその家族、さらには社会福祉士や臨床心理士といった外部のエキスパートもメンバーの一員としてとらえ、大きな連携が必要となるケースもある。
チーム医療を円滑に行うためには、こうした協働のあり方を十分に理解することが重要になってくる。多くの場合、医師はチームのかじ取り役を担う。その際は単に指示を出すだけでなく、それぞれのスタッフの役割や能力を把握し、チームとしてのパフォーマンスを最大化できるようにリーダーシップを発揮しなければならない。
「目の前にいる病気の人をなんとかしたい」という強い気持ちを持って、医療の現場に立ち、周囲と積極的にコミュニケーションを図って、患者さんの人生に貢献するために働く。こうした信念をもって、医療スタッフとタッグを組み、治療を成功へと導いていく能力が求められている。
キーワードタグ
関連記事
-

医師の仕事
- 2019.06.28
【医師の仕事・環境を知ろう!】診療科の中身を徹底分析!その3
-

医師の仕事
- 2019.06.28
【医師の仕事・環境を知ろう!】診療科の中身を徹底分析!その2
-

医師の仕事
- 2019.06.28
【医師の仕事・環境を知ろう!】診療科の中身を徹底分析!その1
-

医師の仕事
- 2019.06.28
【医師の仕事・環境を知ろう!】政府が取り組む医師の「働き方改革」
-

医師の仕事
- 2017.12.26
徹底調査!現役医師1000人に聞きました! Part4-中高時代に学んでおくべきこと
-

医師の仕事
- 2017.12.26
徹底調査!現役医師1000人に聞きました! Part3-医学部時代の生活
新着記事
-

医学部 塾・予備校活用ガイド
- 2026.01.23
【メディカルストーリー】入試特別号 WINTER.2026 目次
-

医学部 塾・予備校活用ガイド
- 2026.01.23
医学部入試の特徴から勉強法、志望校選びまで…医学部突破をめざすための基礎知識(前編)
-

医学部 塾・予備校活用ガイド
- 2026.01.23
医学部入試の特徴から勉強法、志望校選びまで…医学部突破をめざすための基礎知識(後編)
-

医学部 塾・予備校活用ガイド
- 2026.01.23
【富士学院】
医学部合格の先を見据え
「良医を育てる」比類なき教育で
未来の医療に貢献する富士学院
-

医学部 塾・予備校活用ガイド
- 2026.01.23
【YMS】
45年の蓄積に基づく徹底指導と
合格の先にある
「いい医者」を育てる学び舎
-

医学部 塾・予備校活用ガイド
- 2026.01.23
【メビオ】
医学部合格へ
最適の学習環境と指導を提供
-

医学部 塾・予備校活用ガイド
- 2026.01.23
【駿台グループ】
生徒が自分に合った指導方法を
選び蓄積されたデータを
生かした的確な指導で合格へ
-

医学部 塾・予備校活用ガイド
- 2026.01.23
【高等進学塾グループ 医進予備校 MEDiC/東京医進館】
生徒と講師の距離の近さが 「勝者のメンタリティ」を育む
-

医学部 塾・予備校活用ガイド
- 2026.01.23
【新潟県地域枠】
地域枠を賢く活用する受験戦略のポイント
-

医学部 塾・予備校活用ガイド
- 2026.01.23
【2/23開催・要予約】医学部進学フォーラム2026 Winter 〈東京会場〉
-

医学部 塾・予備校活用ガイド
- 2026.01.16
【WILLナビnext 2026/医学部専門予備校に聞く 医学部入試で必要な力とは?中学入学時からやるべきこと―メビオ―】
-

医学部教育の現状
- 2026.01.09
【WILLナビnext 2026/医学部研究・医学部ってこんなところ―日本大学医学部―】



